���Ĺ�����һ����������ƪ��Ƶ����“�ж�”app—��־���人��ս��—��ƪ�����У��ɵ������ȫ����Ƶ��
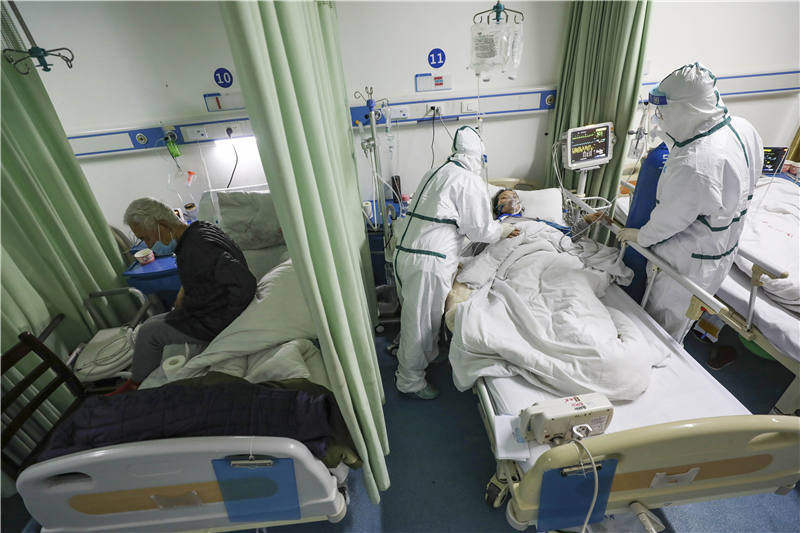
2��6�գ��人�в̵�������ҽԺ���벡���ڣ�һ���������ڽ������ƣ�Զ�� �㣩
����/��ɺ�������人��
����������֢����
���人����ɽҽԺ�ķ�æ�̶ȣ��ܹ�������֢���߶Բ����ļ�������2��8�գ�����ɽ����ʹ�ã���һ��80��λ�¹ڷ����ߵ�����ת����Ժ����������������ҽ�ƴ�ѧ������һҽԺԺ�������˽ӵ�֧Ԯ����ɽ��ָ�����һ���쳣æµ��ҹ������������15��ҽ�Ƶ�λ��502��ҽ����Ա�������ᣬ�ڶ����賿5�����֧Ԯ�人��
�ִ�����ɽ�Ѿ������磬�����˵���Ѹ��������һ֧�ɴ���ҽ�ƴ�ѧ������һҽԺԺ����Ӣ�Դ�������������ϣ������˰���A9��A7��A5�����ڵ�9���������ӹܲ����Ǵ�ͳ�����ϵ�ֱ�ӽ���——���������յ����ģ��Ƿ����ʹ�ñ���Ҫ�յ���ҽ����Ա���գ������а������������Ⱦ���Ļ����Ƿ�ﵽ�пر�����ѹ�����ܷ�����ʹ�ã�����Ա��ν����������Ƿ�λ�ȡ���Щ�걸֮�����Dz���������ɽҽԺ�������ҽ����е��Ȼ����а�װ���ԡ�
Ϊ��ʹ��ͨ����Ч�ʣ�ÿһ�������ɾ����ҽ���ͻ�ʿ������ز���ֱ�ӶԽӣ���ʲô��ʲô��“ÿһ�����������յ����ﶼ��24Сʱ֮�ڣ�������ǰ�Ų������ã���Ų��˾ͽ����ˡ�”�����˸����ң�2��12�ղ������ú�һ�������100�������ߣ��ڶ������εĻ���������250�ˡ������˸����ң���������Ķ���ʹ���ҽ�ƴ�ѧ�Ķ��飬����Ҫ����17������������780����֢���ߡ�
1��29�գ�����ȥ������ɽһ�Σ���ʱ����ɽ�ս���4�졣�Ҳɷ�������ɽ��ִ���ܽ���ʦҦݷ�����������Ͻ������Ժ������������ҽ�ƽ�������ƹ��������ս���Ŀ�꣬����ɽ���贲λ1500�ţ��ֱ�Ϊ2����֢ҽѧ�Ʋ�����3������֢������27����ͨ����������֢�����⣬������Ϊ���˼䡣Ҧݷ�������ǣ���������ɽ���е����������������ʩ��������Ƶ��깤������Ҫ3���µ�ʱ�䡣���������ֻ����2�����ڡ�“�����DZ߸���ƣ��߽��衣”Ҧݷ��ʱ�����ҡ�����ȥ�����죬����������������ͼֽ���ģ���ʱ��������Ĺ������Ѿ������30%��


�ϡ���ͼ��1��24������ɽҽԺ�����ֳ���Զ�� �㣩
��ʼ�ռǵ�������ɽ��ʩ���ֳ�ʱ���ҵı�������һ�£���ʱ���Ѿ����人�ü��죬�ɷ�����������ҽԺ���˽�¹ڷ�����ס����ҽԺ�Ѿ����ձ�����ֱ�������˳�ӿ��������ɽʩ���ֳ������ּ��������µ�æµ��Ŭ��������ǰ���Ҳ���ʶ���Լ�֮ǰ��ҽԺ��������������һ�ж���������ʵ������������������֪�����������������һ��ӡ֤���ҵ�����Ҳ������һЩ�������ģ���Щʩ����������û�д����֣��еļ�ʹ���ˣ�Ҳ�����dz����IJ����֣��Է�Ҳ����һ�𣬻���з��գ��һ��ǵã���ʱ��ʹ��ҽ����Ա�����ֹ۵صȴ�����ɽ�ͻ���ɽ�Ľ����깤�����Ǵ������һ��ѶϢ��һ������ɽ�ͻ���ɽͶ��ʹ�ã������Ҫ�����ˡ�
���ڿ����������֢���ߵı��������еIJ�������ԶԶ�����ġ���2��10�ս���ý��ɷ�ʱ������ɽҽԺԺ�����л�˵�������ɽһ��������ɽ����Щ����ȫ����������֢���ߡ����ֱ仯���������Ʋ����Ͼ��µ�Ψһѡ��2��15�գ���������ίҽ��ҽ�ָܾ��ֳ����ŻԽ��ܣ��人����֢�������ռ��������ȷ�ﲡ����סԺ������18%���ҡ�����2��15���人���ۼƱ����39462���¹ڷ����ߵĻ������㣬�人��֢���ߴ����7000���ˡ�
�����������֢���ߵ�������ֻ�ǽ�����ȷ���סԺ�����ϵ�һ�ι��㡣2��13�գ�����Ӧ���¹ڷ������鹤���쵼С�����������人��Ҫ�������������Ӹ��봲λ��������δ������¹ڷ���ȷ�ﻼ�ߡ����ƻ��ߡ����Ȼ��ߺ����нӴ���“������Ա”���ٷ��༯�����κ��롣�����ʩ��Ŀ��һ�����DZ�֤Ӧ�վ��ա�Ӧ�ξ��Σ���һ������ȷ�������豸�ͷ�����Ʒ����֢�������Ƽ��С�
���人�к�ɽ��Ϊ����2��14��ȫ������24�����и���㣬�ۼ���3100���Ŵ�λ��һλ������ҽ����Ա�����ң��������ε�200�����������֢��Σ��֢�ı�����20%���ҡ�“����㲻�߱�ҽ������������������������������ʩ�������ǵ���Щ�����������ȶ�����������ͻ�����п��ܵ�ȼ����������Ҳ������ʹ��������ֻ�ܵ���ת�˳�ȥ��”��Щ��δ����ȷ���סԺͳ�����ֵĻ��ߣ���ȻҲ�����������Ŀ���֮�ڡ�
Ϊ�˽�����Щ��֢�������Ĵ�ʩ���Ȳ��ϼ�ǿ��2��4�գ���������ίҽ��ҽ�ָܾ��ֳ����ŻԱ�ʾ���人��ԭ��3����֢��������ҽԺ——����̶ҽԺ���人�зο�ҽԺ���人��ѧ����ҽԺ�Ļ����ϣ��¿����人Э��ҽԺ��Ժ����ͬ��ҽԺ�з��³�Ժ�����人��ѧ����ҽԺ��Ժ�����ƻ�����1000����֢���ߡ�2��15�����Թ�������ί����Ϣ�ƣ��⼸��Ժ������֢��λ������5000�š����У��人Э��ҽԺ��Ժ���Ϳ�����810�Ŵ�λ���ڱ���������206�Ŵ�λ�������������������Ĵ�λ��Э��ҽԺ�ṩ�ܼƴ�1866��Σ��֢�¹ڷ������δ�λ��
����2��14�գ��人�и���ҽԺ���յ����人���¹ڷ����������ָ�Ӳ���֪ͨ��Ҫ����2��20��֮ǰ�����ö���ҽԺ�¹ڷ��ײ���1.4���ţ����ڽ��������¹ڷ�����֢���ˡ������У���������ҽԺ2000�š�����ʡ��������ҽԺ950�š�Э��ҽԺ��������550�ŵȡ���ЩҽԺ�ĸ����ٶȺ����ȣ�������һ��ѶϢ����֢���ߵ������ܶࡣ“����ȷ�����������ӣ���֢��Σ��֢������һ�������ӡ�����ȫ��֧Ԯ�人���൱��һ����ս������Ҫ����ЩΣ�ز���ȫ����ס���������ȡ�”������ѧ��һҽԺ��Ժ��������ڵ�ҽԺ�Ѿ������������飬���ǵ���������ӣ���֧������111�ˡ�
���人���ѵõIJɷ���Ͼʱ�Ҿ���վ��21��Ĺ�Ԣ���������������������ϼ����ӣ������ܿ������˵���Ӱ����ס��λ�ý������Ӻ�����˵�Ǻ������ij��к����������ź����߹����Σ���һ������һ���ˣ��ڶ�������һ��һ����Ҳֻ����ҽԺ�ɷ�ʱ���Ҳ����뵽������һ��ӵ��1100��ס�˿ڵĴ��ͳ��У���Ǽ���ǰ��ͳ�����֡����ζ�����ʵ��˵һ�䣬ҽԺ����������е�ƽ�����硣�Ҿ�����ȥ����ҽԺ����ij�������һ���Ƿdz����ȵġ���ͨ��ҽԺ��������������ǻ�ʿ����վ�����ģ���������������������ȷ������ӿ�������������������Щ�����ʹ��������ȣ��ڲ�����������������Ⱦ��������Ⱦ�����Խ����¹ڷ�����֢���ˡ������人��ҽԺ������˿�������״������ս����
���ʏ����Ҹ����е���������ּ��ȡ�����λ���������й�ҽ�ƴ�ѧ������һҽԺ��֢ҽѧ�Ƶĸ����Σ�2��2�մ��������人�������������һ֧118�˵���֢ҽѧ�ƶ��顣���ʏ������ң���֧��������41��ҽԺ������9��ʡֱҽԺ��14�����е�32��ҽԺ�����ʏ�����֧Ԯ�����人������ҽԺ��Ժ�����ִ�Ŀ�ĵ�֮���ʏ����֣���������ͬʱ�����Ļ����Ĵ������졢ɽ�����������½�������8֧ҽ�ƶӣ�ȫ����֢רҵ����Ա��ÿ֧�������100���ˡ�����Ѹ�ٽӹ���800�Ų�����“���Ժ����ICUԭ��ֻ��20�Ŵ��������൱���ؽ���һ�����͵�ICU��”���ʏ�˵������1��26�գ�����ʡ����֯�����������ҽԺ�������������֧����ҽ�ƶӣ��ۼ�137�ˣ����ʏ���������“��ʱ�����Ϊ�¹ڲ�����Ⱦ�ı�����Ҫ�Ǻ����������������Ժ����ƺ�Ⱦ��Ϊ������֢�ı���ֻռ����֮һ�����ǵ�����ʡ����������״������û��������”
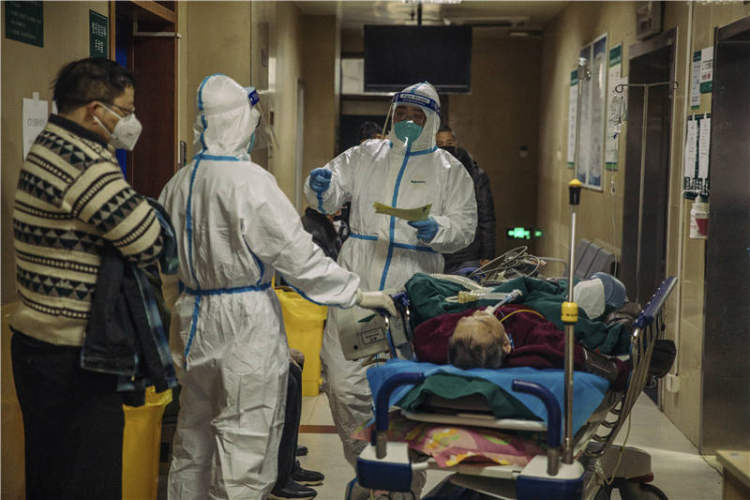
1�µף����ڽ��λ��ߵ��人��ѧ����ҽԺ����С�� �㣩
ȫ�������ػ�
�����ػ���ѹ����������ÿһ�������Ԯ��ҽ����Ա��һλ������֧Ԯ��ҽ�ƶӶӳ������ң���2�³���ʼ����������ί��֯��ר�����Ѿ��Ĵε�����֧Ԯ���人ijҽԺ���ж��顣“���ǻῴ��������Ʋ������������Ƿ����������������������ֱ�Ӷ�����������������dz���������ҽ����Ա���϶��Ҳ�ס��”�����ڵļ���֧Ԯҽ�ƶ�Ҳ������Ժ��ר���飬һ��Ժ�����ֻ�����������Ҫ�����������ۣ�“����ԭ����ʲô���������Dz�����ʲô�����ĵط�������ʲô���������ֶΣ����˲�����ص�ԭ����ʲô���Dz��Ǵ�����Ҫ��ܶ�û��ʱ����”“���е�ҽ�ƶӶ���Ŭ�����β��ˣ����ھ���һ�־�����ƴ����Ҫ���Ͳ����ʣ���Ҷ������Լ���������������ߡ�”��λ�ӳ������ң����Ǹո�����һ�����⣬�и�90����Ļ��ߣ������Ѿ���չ��Ҫ��ܵĽΣ���������ͬ�⣬“���ǻ���Ŭ�����Σ�����ϣ������������߳ɹ�”��
��������ͳ�ƣ�����2��3��24ʱ��ȫ����Ⱦ�¹ڷ���ȷ��������20438�ˣ�����425�ˣ������人�е���������Ϊ313�ˣ�ռȫ������������74%��������Ϊ4.9%��2��16�գ��人�е��¹ڷ�������������������1233�ˡ�“�������ǹ��ڹ�ע����״���dz���Ҫ��һ�㣬��Ӱ�쵽���Ƕ��¹ڲ��������Ե���֪���人���������ʸߣ���ζ���и����������ʧ����������Ҫ�뾡�취���Σ������������ʽ��͡�”������ѧ��һҽԺ��Ժ��������������ھ�����֢�����Ͷ�����ȣ�����Ϊ��������ؼ�ʱ�ڵĹؼ��ٴ롣һ��ͬ�����人֧Ԯ����֢ҽ�������ң�“�������ǷͶ�δ���������ߵ������Լ�����ֻŶ����ž��������á�”
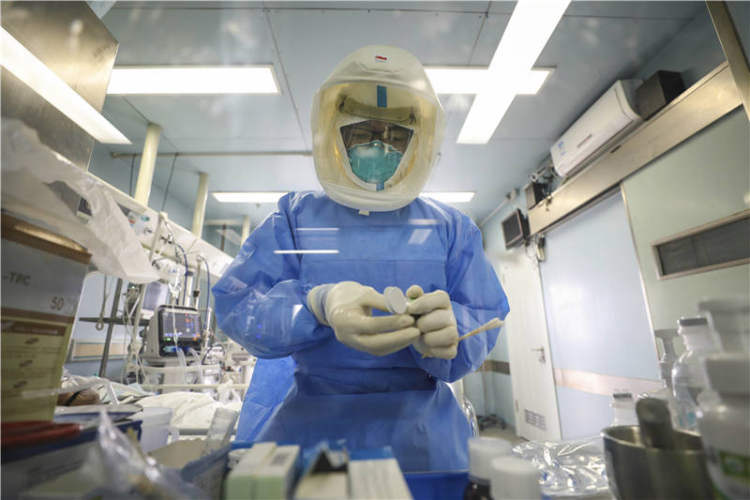
2��13�գ�����̶ҽԺ���벡����æµ��ҽ����Ա
��Ϊ���ߣ���֮ǰ��δȥ����֢�����ɷã�������Щ�죬Ҳ����֢�������һЩ���������֢�Ƶ�ҽ�������ң���֢�����Ļ�����Ϊ������أ���Ҫҽ����Ա24Сʱ���й۲졢��¼���ߵIJ���仯�����������ĵ硢������Ѫѹ��Ѫ�������µȷ���ļ�����ԣ�һ���걸����֢���Ӧ�ñ��ж�ܼ�ǡ���������ѪҺ���������ĵ�ͼ��������B�����������ǡ�������̵���ȵ�һϵ���豸��ͬʱ������Ա���������˵����֢��ҵĻ��ߡ�ҽ������ʿ�ı���Ӧ����1��1��3——��֢���߲����䡢���ӣ�����ʵʱ��⣬���ط��ֻ��ߵIJ���仯�����п��ܼ�ʱ���и��棻����һ��ԭ���ǣ���֢���߶���������������ճ������ˮ��ϴ��������С�㶼��Ҫ��ʿ������
���ڿ��������人��ѧ����ҽԺ����������ؽ���“ICU”�����Ǵ���Ա�����豸�ϣ������Ѵﵽ��Щ����Ŀ�ꡣ�Ĵ���ѧ����ҽԺ������Σ��֢ҽѧ�Ƹ������������ڵIJ�������������ƺͳ�θ��ƸĽ��ģ�“���������Ҷ����ٻ��õ������豸�����Ե�ʱ�����в��������Ĺ���ͨ������֢��������Ҫ������ֻ��ʹ������ƿ���”����һ������Ҳ�����ˣ��ܶಡ����Ҫͨ����������������������Ҫֱ����������ƿ�ϣ���Ҫһ��ר�ŵ�ת��ͷ�����ڵ�����ȱ����ת��ͷ�����������ң���ʹһЩ���������Ĺ�������ѹҲ���ȶ���“�ҵ������ǣ�������̫���ˣ�����ˮ�ķ���һ������֧̫�࣬��ˮ���ͻ�Խ��ԽС��”
�����豸������½���䱸�����С�һ����ͬ��ҽԺ�з��³�Ժ��֧Ԯ��ҽ�������ң������ڵIJ�����50�ˣ�Ŀǰ���ϵ��豸ֻ����8̨����������2̨����������װ�����Լ�2̨�д����������ĵ��豸����֮���IJ��������ˡ�“8̨�����������Ǽ��ð�ġ�”������һ����רҵ�����⣺“���ú�רҵ����ʲô����”���ش�ú�ֱ�ӣ�“���ð�ֻҪ����Ԫ��רҵ��Ҫʮ����Ԫһ̨���ӹ��������������ṩ����֧�ֵ����Ⱥ�ǿ�ȶ����ܸ�רҵ��ȣ���������ʲô��ʲô�����������ˣ������ٻ��õġ�”
���ʏ��յ��ĵ�һ�����ڼ���ÿ��ֻ��˯��������Сʱ��̫������������ⶼ��Ҫ�������档����������һ����Ϊһ��������ECMO������Ĥ�����ϣ�����������һ��ҽ�Ƽ����豸�����ڶ���֢�ķι���˥�����ṩ���������������ѭ������ά�ֻ�����������������������У�����һ����˿���͵���һ����Сʱ���Ҹ�����ϵ��ʱ�����Ѿ���Щ��ð������Ũ��“�Ҿ����ڲ��Ͳ���֮����Ӿ�����ڸ���������”��

2��4�գ������Ա���人�еIJ�ԭ����ʵ�����о���������
�ڳ������֢�����һ�����һ�����ļ����ҽ����Ա��ʹ���ڲ����ڣ�Ҳ�����������������ʱ�۲첡�˵�������̬�������������߱�����Ҫ��ʿ��ʱ�ڻ������߲鿴�����ʏ��Ķ�����18��ҽ����100����ʿ���н���������������80�ˡ����ʏ�����Ա�ֳ����飬ÿ������8��ҽ����8Сʱ��һ�࣬ÿһ��2λҽ������ʿÿ������50�ˣ����ǵ���ʡ������Դ���������ģ�6��Сʱ��һ�࣬ÿһ��10�����ҡ�“����������������һ������ʱ����40������ֻ��2��ҽ����10����ʿ����ôæ�ù�����”Ϊ�˽����Ա��������⣬����Щ�����ҽ����ֻ������֢�������ٴν��зּ�������Σ�ػ��ߣ���ȡ�ܹ�һ�����䱸һ����ʿ��������������Խ��أ���һ����ʿ�������Ŵ��������Խ��ᣬһ�˹ܸ���Ĵ�λ���ڶ��ʏ��IJ������Ѿ���չ��ECMO���Σ��������������˶��߱��ⷽ��ľ��飬����ֻ��һ�߾��λ��ߣ�һ���ֳ���ѧ��������Ա��ѵ��
���˵��Щֻ��һЩ���������أ���ô��ҽ������������֢״���ֳ��ķ�������Ծ��������������——��ʹһֱ����ҽѧ�������ص����ӭ�Ӳ�ȷ���ԡ����ʏ�������һ��35������Ի��ߣ�����ֻ��4���´��������һ�������ڣ�����֢״���Ƚ��ȶ�������һ��ͻȻ���ָ��Ⱥϲ�����˥�ߣ�ҽ�ƶ�Ա���������ܲ�ܽӺ���������ͨ��������Ҳ����֤���ϣ�ֻ�ܸ�������ECMO��“��������û�����صĻ�������”������ӹܵIJ���Ҳ�������ƵIJ�������������һ��50����Ļ��ߣ�סԺ֮��ʼʱ״̬һֱ���ƽ�ȣ�ʹ�ñǵ��������������ͶȾ��ܴﵽ90%���ϡ�“�����쿪ʼ����������Ũ�Ȳ�����ߣ����Ǵ�������һ��CT���������β�����ķ�Χ����ǰ����������Ҫ������ͨ���ˡ�”��������ң�������Щ����Ѹ�ٱ仯�Ļ��ߣ�Ŀǰҽ�����в��ܽ��������еĻ������⡣“������Щ���ߣ���Ҫ�������Ĺ�ע����ʱ�����Ʒ����ĵ�������һ���ͼȥ��һЩ������ɲ�����ص�Σ�����أ�����ʱ���з��Ρ�”
����ҽԺ��֢ҽѧ�Ƹ�����ҽʦ����콫������ͨ����֢���߱������ӡ�������Щ����������Ҫ��ס������ӣ���Ҫ�ػ���Ҫ��֧������Ҫ�������߽��������ӵĿ�ܴ��������Ų������÷��ӵ������������߱��������������һ�ǽ�����߱������е��������ˣ�����Ҫ������Щ������������֢���Լ��ٲ�֢�Ի��ߵij��������Ȼ��������¹ڲ��������ķ��ף�����ٴ����ȴ���Ѱѿء�“��Ϊһ�ִ�Ⱦ�������������ĸ��ƹ��̾ͻ�ϵش̼���֢��Ӧ��������һ�������磬���ͣ�ظ��ƣ�����û����ȷ�Ŀ�����ҩ�����ʹ�ã�������֢�ͺ���ս��”
�������һ���µĴ�Ⱦ����������˴�ʱ��Ϊ�ݳĶ��������ʏ������ң�������֧�ֵ��人��ѧ����ҽԺ������һ�����˷���ij�����Ʒ�����Ч������Ѹ�ٷ������������ۡ���������ڵ�ͬ��ҽԺ�з��³�Ժ����Ŀǰ1000���ſ��ŵĴ�λ�Ѿ�ס����֢���ߡ����������6֧����ҽ�ƶӵ�ҽ����Ա��ʱ����һ���������Ʒ�������չ������һ�����ʹ�Ⱦ����ҽ����Ա��û����֪���ư취֮ǰ��ϣ��ͨ�������ҵ�һЩ��Ч��ͬʱ���ܱ˴���ͬ�Ĵ�����ʽ������������ۣ���Ŭ��Ѱ�Һ��������ݣ������Ѿ����ֵIJ����������쳣������������ѧ�Ͻ���
���˵��ÿ��һ���ٴ�ҽ�����һ�����Ʒ�ʽ�����ͱ�������ٴ�֤�ݣ����֤�ݲ����㣬�ͻᱻ������ܹ�ȷ�����ǣ��¹ڷ������������ص�ARDS�����Ժ��������ۺ��������ٴ�����Ϊ���غ���˥�ߣ���Щ�����������ֶ����ٹ���˥�ߡ���ĿǰΪֹ�����ں�ʱʹ��ʲô���ĺ�����Ԥ��ʽ����û�д��ͳһ����ר����Ϊ���жϻ��������������������ʡ�Ѫѹ���ر���Ѫ���仯�Ļ����ϣ�Ҫ���д�ͨ��֧���Լ�����Ĥ��֧����ǰ���С����������ô��Ϊ�������ö�����Ҫ����֧�ֵIJ���Ӧ�ú���ѡ�������ֶ��Լ���ͨ�����ƣ�������ͨ��������Ч�Ļ��߿��Կ���ʹ�����ܲ��ֱ��ͨ������������ʹ��ECMO���Ρ�
���ص�ʹ�ñ߽�Ҳ��һ����ע�㡣“�ǵ�”�ڼ䣬��Щ����ʹ���˴�����ļ��أ������˹ɹ�ͷ�����Ⱥ���֢�����������Ϊ�Լ��ص�ʹ��̬��Ҫ��Ϊ������Ŀǰ��������˶Լ���ʹ�õĹ�ʶ�ǣ���֢�����зβ�������ٽ�չ�Ļ��߿ɶ���ʹ�ü��������Ǻܴ�ļ��أ�һ��ÿ��40mg���������صĻ���Ҳ�����鳬��80mg��һ��ʹ���������졣“�������ƿ��ܶԲ��ֲ�����Ч����Ҳ���ܴ���һЩ�����á�Զ�ڵ�Ӱ����ɹ�ͷ�����������������������ĸ�Ⱦ������˵��ˡ������Ⱦ��ͬʱҲ��ʹ�¹ڲ��������ʱ���ӳ���”���˵��
�������߱�����ÿһ����֢������������ע����Ѫ�ģ��������û�о��λ�������������ر����ܡ�“�������Լ���һǻ��Ѫ�����������ҽ����Դ���㣬����ʩչ��”�������ң����ļ������Դ��һЩ���ߵĺ�ת�����ᵽ��������һ�����ߣ�����ʱ���ڼ���ȱ��״̬������Ѫɫ����֫���������������ƺ��������Ͽ�ʼ����Ѫɫ���������죬�������ϵĵ�Į����ʧ���۾���ʼ�����ˡ��ٹ����죬��������ʼ��ҽ����ʿ��Щ���ǵĹ�ͨ����������Ҳ�ܿ���Ц���ˡ�

1�µף����人����ҽԺ�������ƵĻ��ߣ���С�� �㣩
ҽԺ�IJ�����ת������
2��17�յ�������ʾ��Ŀǰȫ�����ɳ�3.2������ҽ����Ա֧�ֺ����人����Ҫ���Ժ�������Ⱦ����֢��רҵ����������ίҽ��ҽ�ּܾ��רԱ������ʾ������人��֢����ص㣬��Ͷ�����֢רҵҽ����������ǿ�ģ���1.1����֢רҵҽ����Ա������֢���ι��������Ѿ��ӽ�ȫ����֢ҽ����Ա��Դ��10%���ڴ�������֢Ԯ����Ա�ִ����֢��������֮�£����人��һ������ҽԺ֧Ԯ��ҽ���·壨�����������ң������ڵ�ҽԺ�Ѿ��ܹ�“������ת”——“����”����˼�ǣ����IJ���48�ˣ���������ܹ�ת���������ˣ�������ȥICU��Ҳ������ת�����ҽԺ��
�·�������������˷ܣ�“�������ڽ�����һ��������ת��ģʽ”������ǿ����һ�顣���ر����׳·�ļ�����������ſ����Ŵ����ò������εĻ��ߣ���ЩϸС�ı仯�Ѿ����������㹻��ϲ���·�1��23��������Ҷ���ҽԺ֧Ԯ�����ﵱ�죬ҽԺ��200������ȫ���������ڲɷ�ʱ���������ȥ���Ǽ�ҽԺ��Ժ�ſ��м��ų��Σ��벻��Ժ�IJ��˺ͼ��������������ţ���Ĭ�������������̡�����һЩ�Ѿ�ȷ��IJ���Ҳס����ҽԺ��ֻ������ҽ������ҩ����������Ρ���ҽԺ�ſڣ���������һλȷ�ﻼ�ߣ����ļ����Ѿ���������11�죬����ÿ����һ���ʹ�3������ļ����߹����źŴ��Σ���������չʾ����ĺ����ƣ�“186��”���·�����ң���ʱ�ڳ�������Ψһ���������л���ȥ��������ҽԺһ���ڳ��IJ������ᳬ��5�š�
�Ƕ�ʱ���dz·���ʹ������ӡ��·���һ������ҽԺ��ICUҽ�����������ң�����ҽ������һֱ��������Ŀں��ǣ�“ֻҪ������һ˿ϣ������֢ҽ����Ҫ���ٷְ�Ŭ��������ʱ�Բ��ˣ�����������Щ��”�·��Ѿ���ҽ��15�꣬�����μӹ��봨����ľ�Ԯ�����ι�������Ա��“��ʱ��Ҫ������������е����Գ�Ѫ���������Դ��ϴ��������Ѫ�ų�������������ˣ���ʹû�й̶��а壬����������֦�����档”�·�˵�������ѵ�Ҫ�����ȱ�����Ա��“�����Ҫ��·��ɽһ���죬Ȼ���Ǹ��˴ӷ������ٳ���������ʱҲ����һ�������������Ϊ���߾��Լ�����Ŭ����”Ȼ�������¹ڷ��������£������ſڵĻ��ߣ��·�����Լ�����Ϊ��������������һ���ó·��ҽԺ��ĺܶ�ҽ�������ܴ����
����������Ҳ������������ҽԺ�ſڣ��Ҳ�֪�����������ʹ���“���Ǽ��ߣ��ܲ��ܰ���æ��”�Ҳ��ҿ�������һ�Ų�����ǰ���ҵ�һ�ξ��ã����ߡ�ҽ�����Ҵ���ͬ����С��ƽ�ȵĵ�λ��һ������Ϣ�ǣ��������죬һλ֮ǰ���������Ļ���������˵�������Ѿ�ס���˻���ɽҽԺ��“�����ڵĶ���ҽԺ����ÿ�����¹۲�Ļ��ߴ����20�����ң�ҽԺ��5������������ICU��ÿ������ֻҪÿ���ȳ����ĸ���λ�Ϳ��ԡ���ʹ���ǵ�ʱ�ò���������Ҳ���Ը����ߣ���ŵȶʱ����д�λ���ҵIJ�������֮�������Ĵ�����������ڶ�������ϣ��������ǰ����Ի��ߣ���ֻ�ܾܾ���”�·�˵����������һЩΣ�ػ��ߣ������Ѿ����߱�ת�˵��������ܶ��һ�������˺�������֧���豸������5���Ӿͻ��������Σ�ա�
�Ҹ��·�ĵ�һ����������1��28�գ��人��ǵĵ����죬��ʱ�·��ҽԺ����ҽ�����ҳ�����һ���������Ƿ�����ҽԺ�ľ����߷�Ϊ���ࣺһ������������أ��Ѿ����˷Ǿ��β��ɵĵز���һ������֢״���ᣬ���ﻳ���Լ����ܱ���Ⱦ����ҽԺ�����ų�״���ġ�“��Σ�յ����Ѿ�����֢״���ˣ����ڷ�Dz����㣬������Ϊ�Լ��ܹ�����ȥ�����ڼ��������Ҹ��룬����ȴ�ڲ��Ϸ�չ��”��ʱ�·���ƣ��ȷ�ǽ��������в�����֢���߳��֡����ڿ��������Ѿ���һ���ֹ۵Ĺ��ơ�
�人��dz��ھӼҸ���Ĵ�ʩ�����ڿ�������ͨ������һ���IJ������ԡ����ʏ����Բ���80�����߽��нӴ�ʷѯ�ʣ������֣��ܶ�ߺ��п����Ǵ�����ʮ���߳�һ��1��24�ջ�25�գ��۲�ʱ��Ⱦ�ġ�“����һ����ʶ�����⣬�������Dz���Ҳ�л��߲�Ը������֣��������Լ������Ѿ���Ⱦ�ˡ�”һ������ҽԺ��ҽ���������������ĸ�ĸҲȷ��Ϊ�¹ڷ��ף��������ң���2019��12��31�սӵ�֪ͨ�Ժ��������˳���Ҫ�����֣�����ĸ��������ʹ����ǰ�����ˣ������˶���ͻᳶ������“���˶�������Ϊʲô��Ҫ����”�����ĸ�ĸ��������������
ֱ��2020��1��15�գ��人������ί��ͨ���л����ƣ�“��δ������ȷ���˴���֤�ݣ������ų����˴��˵Ŀ��ܣ��������˴��˵ķ��սϵ͡�”���������ң�ÿ��������ĸ��������֣����ĸ�ĸ����������������Ϣ���Լ�����“��������ô˵��”������ȷ����������ĸ��ף���Ϊ֢״�Ƚ��ᣬ�ڼ�����롣“��������и��룬�ڷ����ﵹ�Dz�����������Ҳ��������Ҳ�������������֣�û���죬����ͱ���Ⱦ�ˡ����ڸ���������ӼҸ���Ӧ����ʲô��������ǡǡ��һ���ܴ�Ĵ�ȾԴ��”����˵��
�����ԣ���ǵĴ�ʩ��������������ǰ��һϵ�������źŴ����ƫ���£������˵��Ҳ�û�н�����������ͥ�ۼ��Է��������࣬Ҳ�����������˸߷塣�����ᵽ������������ߣ��տ�ʼ��CT��⣬�β���Ⱦ������ᣬ�Ͱ���Ҫ�������ǻ�ȥ����5�죬5��֮�������飬�������ߵ�״����չ�ˣ�����Ҳ����Ⱦ�ˡ�
�ڳ·�ĸ������1��23�շ�ǿ�ʼ����ز��ŵ���Ҫ������Ȼ����ֹ��Ⱦ���Ĵ������ھ��������Էֳ���������2��4�չ�������ί��֯�����ŷ������ϣ�ҽ��ҽ�ָܾ��ֳ����Ż��ᵽ���人��ǰ����֢������Ҫ������3�Ҷ���ҽԺ����3�Ҷ���ҽԺ��֢ҽѧ��λֻ��110�ţ�����ԶԶ������������֢���߶���ɢ��20���ҽ�ƻ���������û�г����ʵ“�ļ���”��ԭ�����β��˱ȽϷ�ɢ�������ڹ�����Ҳ��������֢ҽѧ��רҵ��ҽ���Ŷ������й�����������һ���̶���̯��������ҽ����Դ�����������²�֢���߲����ʽϸߡ�
�·�����ң�ǰ���������ڵ�ҽԺ����ʹ�����ε�Ժ�IJ��ˣ�Ҳ���ѽ��о��Σ���֢���������ܶ࣬����Ӧ���豸����û�еġ�
����Ժ�ķ��¹���֢����
�������人�е�ҽԺ����ȫ�������¹ڷ�����ʱ���·�Կ��߳��������ġ����������IJ������˺�ܺͱ��ϡ�Ȼ����������һЩ���ģ����ı�ְ��һ����֢ҽ������Щ���¹ڷ�����֢���ߵ�����Ӧ����ô�죿�·�֪����������ҽԺ���˱��������������⣬����ƽ���������Ѿ������š�“��֢���߾���ͻ��״���������أ��ֺܼ�����Щ����Ҫȥ�����أ�”
���ռƻ������죨������Ӧ����2��7��ȥ�人Э��ҽԺ�����������ھŴλ��ơ���29�꣬��һ��θ�����ڻ��ߣ�ȥ�걻������֢ʱ������ת�Ƶ��ѳ�����Ĥ�ȶಿλ���Ѿ�û�������Ļ��ᡣ���ĺ��Ӳ�9���´���ѡ����ܻ��ƣ��������һֱ�Ƚ��ȶ����人��Ǻ���Ϊ����ҽԺ�Ĵ�Ⱦ���գ�����Ĺܴ�ҽ��һֱȰ���Ӻ���ʱ�䡣2��12���������������Ͽ���Э���������Ľ������죬�����¹ڷ����ߵ����ţ����ڶ�����Ϲ�Ѹ�ٸϵ�ҽԺ������������ÿ��סԺ���Ƕ�16��ߵĴ�¥�Ѿ�ȫ�������������������������ڡ����������̫��Ϥ�ˣ���¥��850����λ��ÿ�������ƣ������Ϲ���Ҫ��ǰԤԼ��������Ψһ�ܸ���һ�������ĵط���“����ҽ�������Ϲ�˵��Ҳ�����Σ���Ϊ�����������ᵢ��ܶ��������˵����ƣ���Ҳû�취��”������Ϲ��Ⱥ���ϵ��3������ҽԺ��������֪����������
�⼸�죬�����ɣ�������һֱ�ڼ��ﲻͣ�ش�绰���������������ܴ�ֻ��Ϊ������¥�ϵĸ���֪������Ŭ����ϵ���ø�������Щϣ���������ɵĸ�����60�꣬ȥ��10�����人Э��ҽԺ��������ȷ���ҷ��ٰ����Ѿ���Э�������Ĵλ��ơ�“�Ұֵ�����ҽ��2��3�վ�����Э�����������Ѿ�ͣ���ˣ���˵�Ѿ����������ƻ��ߣ���˵�Լ�Ҳ�ڸ��롣”�����������ɵĸ���Ѫ���ء�“���Ӻ�������Ѫ���ͽ�ֱֽ�Ӿͽ�ʪ�ˣ��Ұ־����Ÿ���ֽ���š�”������ֻ�ô��Ÿ���ȥ����ҽԺ��ֹѪ�룬ñ�ӡ����֡����ף���������Һ��һ������ȫ�����DzŸҳ��š������Ÿ�����������������ҽԺ��֪��������ֻ�ܰ�æ���룬�����ܿ�ֹѪ�롣�����ɴ��Ÿ���ȥ���Ͼ�·���人������ҽԺ�������ſڣ�����ȴ���³���Ҳ�����������³���“����������ҽԺ�ſھ�ͣ��һ�����ǹݵij�”��
�ڶ��죬�����ɴ��Ÿ���ȥ�˺���ʡ����ҽԺ��ҽԺҲֻ�м��↑�ţ�����մ���һ��ֹѪ�룬���ﲡ�������һ���߶������¹ڷ����ߣ���������ƿ�ʼ��ɢ���ˣ�ҽ����������̫Σ���ˣ���Ҫ�����ˡ�������ʼ�ռǵõ�����龰�����ĸ������ڼ���������Һ����������������һ�ţ�ҽ����ʿȫ�������˷����豸��������ƽ�������������Ÿ�������Һ�������״Ӽ�������������������ɿ���ҽ�����������ֹѪ�룬ҽ����Ӧ�ˣ����������ǶԷ�Σ��ʱ�̵�һ�����塣
�����쿪ʼ��������һֱ����ϵ����סԺ���⡣�����������λ�ս�ķ���һ����Ը��IJ��鲻������һ�������ı�¶Ҳ�п��������и�Ⱦ�ķ��ա��人�н�����ˣ��������Ÿ�����ת�ﵽ��ĵط��������г����ߣ��Է��ظ�����Ҫת���ȥ����Ҫ�ϱ������������ϱ��ֵ������ɽֵ��ϱ�������ָ�����ġ�����һֱ�ٳٵò���������ָ�����ĵĻظ����ֵ�Ҳ���ż�����������һ���������ǹֿܾƳ��ĵ绰���������Ҫ�������ָ�����ĵĽ�ͨ�����顣�Է���������Ŀǰ�人��ҽԺ�����շ��¹ڷ�����֢���ˣ�����˵�������ļ�ҽԺ�������ɸ��߱���������ѯ����ҽԺ����ͬ��ҽԺ��Э��ҽԺ��ʡ����ҽԺ��������ҽԺ�Ͼ�·Ժ���ȵȣ�“����������ҽԺ���Ѿ�����绰�ˣ���˵û�а취����”��
������������������������뵽���¹ڷ����εij��ڣ�һЩ�����¹ڷ����������������顣һλ����ҽ�������ң������ڵ�������5���ˣ�������������������ֻ��5��ȫ��ҽ����“����ÿ���ӵ�����������λ�ĵ绰������Ҳ���������ί�Լ����Ҷ���ҽԺ��ͨ��������û�д�λ�����߾����Ͳ���ȥ����֪�����ڣ�����������ڷ��¹ڷ������������ݡ�”��һ������ҽԺ�ļ���ƣ�һλҽ�������ң�“������ҽ��æ����һ��Ҫ�������ٸ���ͨ���������������ȥ�����ˣ�����������ҽԺ����ô�죿”
2��16�գ��人������ί���������ڷ��¹ڷ����߲��ֽ���ҽԺ�Ĺ��桷��ָ���人������ҽԺ����Ժ����Ϊ���¹ڻ�����ͨ�������㣬����ĿǰΨһ�������Խ���������ز��˵�ҽԺ������һ��ҽԺ��Ȼ���ܳе������人��ӵ��61������ҽԺ�ij�����֢����������ݱ����������人������ҽԺ�Ͼ�·Ժ�����人�е�һҽԺ���人�е���ҽԺ����Ժ�����人��ͯҽԺ���人����ҽԺ��5��ҽԺҲ�ܽ��ɻ��ߡ����Ժ���ʡ����ҽԺΪ������Ϊһ�ҷ���������ص�����ר��ҽԺ����ӵ�б��Ʋ���2000�ţ�ÿ�����סԺ����3.8���˴����ϣ�������ֺ������Ӵ����������Ⱥ�塣
 �������
�������



 ���ʵ���
���ʵ���







 ������Ѷ
������Ѷ
